Câu chuyện của ông Lực ở Cẩm Khê, Phú Thọ, là một ví dụ điển hình về những khó khăn mà bệnh nhân ung thư giai đoạn cuối và gia đình họ phải đối mặt. Sau nhiều đợt hóa, xạ trị cùng các loại thuốc đắt tiền, tình trạng của ông chỉ cải thiện được một thời gian ngắn trước khi trở nên nghiêm trọng hơn. Ông Lực, người có tiền sử hút thuốc lá lâu năm, được chẩn đoán ung thư phổi giai đoạn ba và nhanh chóng chuyển sang giai đoạn cuối, di căn xương.
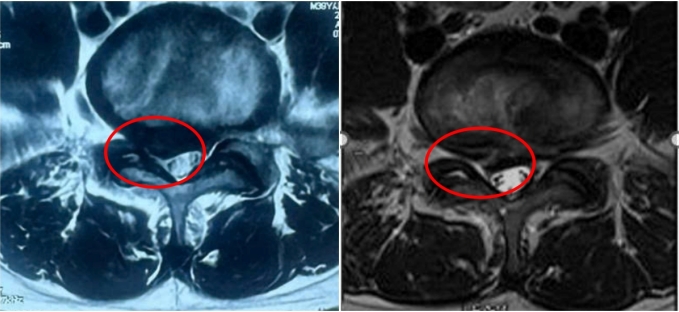
Bác sĩ Việt Anh, Trưởng khoa Ung bướu Bệnh viện Đa khoa Việt Đức, sau khi xem xét kết quả chụp cắt lớp mới nhất của ông Lực, nhận thấy tiên lượng sống của bệnh nhân rất thấp. Ông trăn trở về cách thông báo sự thật rằng thời gian của ông Lực không còn nhiều. Vài giờ sau, bác sĩ Việt Anh ngồi bên giường bệnh, nhẹ nhàng giải thích rằng việc bồi bổ và nâng cao thể trạng để giảm đau là cần thiết hơn là tiếp tục truyền hóa chất, vì nó có thể gây thêm mệt mỏi và suy kiệt do tác dụng phụ.

Bác sĩ Việt Anh nhớ lại khoảnh khắc vợ ông Lực bật khóc. Sau một khoảng lặng dài, ông Lực khàn giọng hỏi bác sĩ mình còn sống được bao lâu. Câu hỏi này đặt bác sĩ Việt Anh vào một tình thế khó xử. Anh động viên bệnh nhân rằng việc dừng hóa trị không có nghĩa là hết hy vọng, mà là chuyển sang chăm sóc giảm nhẹ để ông cảm thấy thoải mái hơn. Quyết định cuối cùng thuộc về bệnh nhân và gia đình. Chiều hôm đó, ông Lực xuất viện.
Trường hợp của ông Lực không phải là duy nhất. Hàng ngày, các bác sĩ ung thư phải đối diện với những tình huống tương tự. Nhiều gia đình muốn níu kéo sự sống đến phút cuối cùng với hy vọng mong manh, dù bệnh nhân đã phải chịu đựng nhiều đau đớn và không còn đáp ứng điều trị. Các bác sĩ thừa nhận rằng họ không thể dễ dàng “trả bệnh nhân về”, nhưng việc tiếp tục điều trị cũng có nghĩa là gây thêm đau đớn không cần thiết.
Thực tế, việc theo đuổi điều trị đến cùng không phải lúc nào cũng mang lại lợi ích. Một nghiên cứu trên Tạp chí Hiệp hội Y khoa Mỹ (JAMA) cho thấy hóa trị không cải thiện chất lượng sống của hơn 300 bệnh nhân ung thư giai đoạn cuối (tiên lượng sống dưới 6 tháng). Ngược lại, nó có thể làm cho những ngày cuối đời của họ trở nên tồi tệ hơn do các tác dụng phụ như suy nhược, buồn nôn và chán ăn.
Dựa trên những bằng chứng tương tự, Trung tâm Dịch vụ Medicare và Medicaid của Mỹ xác định rằng hóa trị trong những tuần cuối đời là không cần thiết. Các nghiên cứu cũng chỉ ra rằng bệnh nhân ung thư và gia đình sử dụng dịch vụ chăm sóc cuối đời có chất lượng cuộc sống cao hơn so với những người không sử dụng. Phương pháp này bao gồm điều trị giảm đau và hỗ trợ tâm lý.
Nhiều người vẫn tin rằng sứ mệnh của ngành y là cứu người bằng mọi giá, và “còn sống là còn cơ hội”. Tuy nhiên, với bệnh nhân giai đoạn cuối, y học hiện đại thường tập trung vào việc giảm nhẹ triệu chứng hơn là chữa khỏi, theo bác sĩ Việt Anh. Lựa chọn nhân văn nhất trong trường hợp này là chuyển sang chăm sóc giảm nhẹ, bao gồm kiểm soát cơn đau và hỗ trợ tâm lý, để người bệnh có những ngày tháng cuối đời thanh thản. Bác sĩ Việt Anh khẳng định rằng không ai có quyền nói với bệnh nhân rằng “hãy về chờ chết”, mà chỉ nên nói thật về khả năng hồi phục thấp, nhưng vẫn sẽ đồng hành cùng họ đến phút cuối cùng.

Việc thông báo tin xấu, hay “breaking bad news”, là một trong những thách thức tâm lý lớn nhất đối với các bác sĩ. Họ phải đối mặt với áp lực nặng nề: nếu tiếp tục điều trị, họ sợ gây thêm đau đớn; nếu dừng lại, họ có thể bị xem là “bỏ cuộc”. Bác sĩ Nguyễn Văn Thanh, Bệnh viện Đại học Y Hà Nội, chia sẻ rằng cảm giác bất lực khi phải “đầu hàng” trước bệnh tật là không thể tránh khỏi.
Trạng thái này được gọi là “bất lực tập nhiễm” (Learned Helplessness), xảy ra khi một người liên tục đối mặt với tình huống tiêu cực mà không thể kiểm soát. Việc dốc toàn lực cứu chữa nhưng không mang lại kết quả như mong đợi khiến các bác sĩ cảm thấy thất bại và kiệt sức, dẫn đến căng thẳng mãn tính hoặc trầm cảm. Một bác sĩ bộc bạch rằng mỗi khi ký giấy chuyển bệnh nhân về, lòng anh nặng trĩu, nhưng rồi phải học cách chấp nhận rằng khả năng của con người là có hạn.
Theo các chuyên gia, sự đồng hành của gia đình là yếu tố quan trọng nhất. Khi người nhà hiểu rõ tình trạng bệnh, họ có thể cùng bác sĩ đưa ra quyết định phù hợp nhất, đảm bảo chất lượng sống và sự thanh thản cho người bệnh trong giai đoạn cuối đời.
Theo số liệu từ GLOBOCAN năm 2022, Việt Nam ghi nhận khoảng 180.480 ca mắc mới ung thư và 120.184 ca tử vong do bệnh này. Đáng chú ý, hơn 70% bệnh nhân ung thư ở Việt Nam được phát hiện ở giai đoạn muộn, khi cơ hội chữa trị thành công đã giảm đáng kể. Bệnh nhân ung thư được coi là điều trị khỏi nếu sống thêm 5 năm sau khi phát hiện bệnh, vì tế bào thường di căn nhiều trong khoảng hai đến ba năm đầu. Tuy nhiên, nếu bệnh tái phát sau 5 năm và được phát hiện sớm, bệnh nhân vẫn có thể được điều trị tốt. Vì vậy, các bác sĩ khuyến cáo người dân nên quan tâm đến sức khỏe và khám định kỳ để phát hiện và điều trị bệnh sớm.
Admin
Nguồn: VnExpress