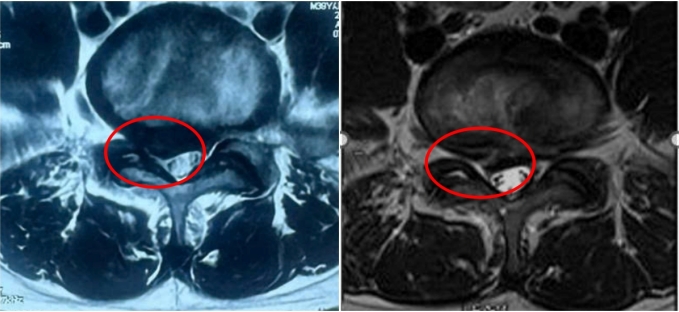
Chị Ngọc, người mắc hội chứng buồng trứng đa nang và từng trải qua một lần sảy thai ở tuần thứ 18 sau khi thực hiện thụ tinh ống nghiệm (IVF), đã trải qua một biến cố nguy hiểm trong lần mang thai thứ hai. Khi thai nhi mới 11 tuần tuổi, chị đột ngột bị đau bụng dữ dội quanh rốn, cơn đau lan ra sau lưng, kèm theo cảm giác buồn nôn. Kết quả chụp MRI bụng cho thấy các tĩnh mạch cửa và tĩnh mạch mạc treo tràng trên của chị đã bị huyết khối lấp đầy, gây tắc nghẽn gần như hoàn toàn.

Thạc sĩ, bác sĩ Trần Hữu Danh từ Khoa Nội Tim mạch, Trung tâm Tim mạch, Bệnh viện Đa khoa Tâm Anh TP HCM, cho biết rằng tình trạng này chính là nguyên nhân gây ra cơn đau bụng dữ dội và tình trạng nôn ói kéo dài suốt một tuần của chị Ngọc. Tĩnh mạch cửa đóng vai trò quan trọng trong việc vận chuyển máu từ hệ tiêu hóa (bao gồm dạ dày, ruột, tụy và lách) về gan. Sự hình thành cục máu đông tại tĩnh mạch này hoặc lan rộng đến các tĩnh mạch lân cận sẽ cản trở dòng máu nuôi dưỡng gan, đe dọa chức năng gan và sức khỏe tổng thể của bệnh nhân.
Tiến sĩ, bác sĩ Trần Vũ Minh Thư, Trưởng khoa Nội tim mạch 2, Trung tâm Tim mạch, Bệnh viện Đa khoa Tâm Anh TP HCM, đã chỉ định các xét nghiệm để đánh giá tình trạng tăng đông máu của chị Ngọc. Kết quả cho thấy chị dương tính với lupus ban đỏ hệ thống và hội chứng kháng phospholipid (APS). Đây là một rối loạn tự miễn, khiến cơ thể sản xuất ra các kháng thể bất thường tấn công vào lớp lót bên trong của mạch máu và kích hoạt hệ thống đông máu.
Theo bác sĩ Thư, có khoảng 20-40% bệnh nhân lupus có kháng thể kháng phospholipid, và một phần trong số đó được chẩn đoán mắc hội chứng kháng phospholipid. Sự kết hợp giữa lupus và hội chứng này làm tăng đáng kể nguy cơ hình thành huyết khối, không chỉ ở tĩnh mạch sâu chi dưới mà còn ở các vị trí ít gặp hơn như tĩnh mạch cửa, tĩnh mạch não hoặc tĩnh mạch tạng. Trong trường hợp của chị Ngọc, các kháng thể đã kích hoạt một chuỗi phản ứng sinh học dẫn đến sự hình thành cục máu đông trong tĩnh mạch cửa và tĩnh mạch mạc treo tràng trên.
Việc điều trị cho chị Ngọc gặp nhiều khó khăn do chị đang trong giai đoạn đầu của thai kỳ và mong muốn có con sau nhiều năm. Các bác sĩ đã xây dựng một phác đồ điều trị tối ưu, sử dụng các loại thuốc giảm đau và kháng đông, nhằm kiểm soát tình trạng bệnh của mẹ mà không gây ảnh hưởng đến sự phát triển của thai nhi. Sau một tuần điều trị, kết quả siêu âm cho thấy huyết khối đã giảm đáng kể, chị Ngọc hết đau bụng, có thể ăn uống và đi lại bình thường, thai nhi phát triển tốt và chị đã được xuất viện.
Lupus ban đỏ hệ thống là một bệnh tự miễn có khả năng tấn công nhiều cơ quan trong cơ thể như da, khớp, thận, mạch máu và hệ tiêu hóa. Trong khi đó, hội chứng kháng phospholipid gây ra sự rối loạn cân bằng giữa quá trình đông máu và chống đông máu, làm tăng nguy cơ tắc nghẽn mạch máu. Khi cả hai tình trạng này cùng tồn tại, nguy cơ huyết khối và các biến chứng thai kỳ (như sảy thai, sinh non, tiền sản giật) sẽ tăng cao.
Các bác sĩ khuyến cáo phụ nữ mắc lupus hoặc hội chứng kháng phospholipid chỉ nên mang thai khi bệnh đã được kiểm soát ổn định. Việc tuân thủ điều trị, tái khám định kỳ, duy trì chế độ ăn uống lành mạnh, vận động nhẹ nhàng và nghỉ ngơi hợp lý là rất quan trọng. Bên cạnh đó, việc thăm khám ngay khi có các dấu hiệu bất thường như mệt mỏi, sốt, đau khớp, loét miệng, rụng tóc, thiếu máu hoặc sưng đau chi cũng vô cùng cần thiết. Phát hiện sớm và điều trị kịp thời có thể ngăn ngừa những biến chứng nguy hiểm do huyết khối gây ra, bảo vệ sức khỏe của cả thai phụ và thai nhi.
Admin
Nguồn: VnExpress